王峰医生的科普号
- 媒体报道 国家老年疾病临床医学研究中心脊柱微创联盟
我们神经外科正式加入首都医科大学宣武医院发起的国家老年疾病临床医学研究中心脊柱微创联盟,为以后更好的服务大众提供了坚强的后盾!
 王峰 副主任医师 河北医科大学第二医院 神经外科1049人已读
王峰 副主任医师 河北医科大学第二医院 神经外科1049人已读 - 医学科普 颅内病变定位诊断总结 !
额叶病变 额叶的主要功能是控制随意运动、语言、情感和智能,并与内脏活动和共济运动有关。 1. 额叶前部:精神、情感、人格、行为和智能障碍。 2. 额叶后部(中央前回):刺激症状为癫痫发作,破坏性病变引起对侧偏瘫。 3. 额叶底部:刺激症状为呼吸间歇、血压升高等自主功能障碍,破坏性病变造成精神障碍、愤怒或木僵。 4. 语言中枢(额下回后部):病变表现为运动性失语;书写中枢(额中回后部):病变表现为失写症;眼球凝视中枢:刺激性病变引起双眼向健侧的同向凝视,破坏性病变引起向患侧的同向凝视;排尿中枢受损表现为尿失禁。 5. 严重额叶损伤除痴呆外,可影响基底节和小脑引起假性Parkinson病和假性小脑体征等。 颞叶病变 颞叶的主要功能是听觉功能。 1. 颞横回:刺激性病变表现为耳鸣和幻听,破坏性病变表现为听力减退和声音定位障碍。 2. 颞上回:前部病变引起乐感丧失,后部病变引起感觉性失语。 3. 颞中回和颞下回:病变表现为对侧躯干性共济障碍,深部病变合并同向上1/4象限缺损。 4. 颞叶内侧:病变表现为颞叶癫痫、钩回发作,破坏性病变表现为记忆障碍。 5. 颞叶广泛损害:表现为人格、行为、情绪及意识的改变,记忆障碍,呈逆向性遗忘及复合型幻觉环视。 顶叶病变 顶叶的功能与临近结构有重叠。 1. 顶叶前部:刺激性症状为对侧局限性感觉性癫痫和感觉异常,破坏性病变表现为对侧半身的偏身感觉障碍。 2. 缘上回和角回连同颞叶的上部与语言有关。 3. 顶上小叶:皮质觉如实体觉,两点辨别觉和立体觉丧失。 4. 顶下小叶:失用、失写、失读等。 枕叶病变 枕叶的主要功能是视觉功能。 1. 视幻觉如无定形的闪光或色彩常提示枕叶病变。 2. 破坏性病变表现为同向偏盲,伴有“黄斑回避”(即两侧黄斑的中心视野保留)。 3. 双枕叶视皮质受损引起皮质盲,失明,但瞳孔对光反射存在。 4. 梭回后部病变引起精神性视觉障碍,表现为视物变形或失认,患者失明但自己否认。 胼胝体病变 1.膝部:上肢失用症。 2.体部:前1/3病变表现为失语,面肌麻痹;中1/3损害表现为半身失用,假性球麻痹。 3.压部:下肢失用和同向偏盲。 4.胼胝体广泛性损害表现为精神淡漠,嗜睡无欲,记忆障碍等症状。 6半卵园中心病变 1.前部:对侧肢体单瘫和运动性失语。 2.中部:对侧皮质感觉障碍,远端重于近端。 3.后部:对侧同向偏盲和视力障碍。 7基底节和内囊病变 基底节包括豆状核(苍白球和壳核)、尾状核、屏状核、杏仁核。 1. 纹状体(豆状核和尾状核):手足徐动症(舞蹈病)、静止性震颤(帕金森综合症)。 2. 内囊前支:双侧额叶性共济失调症 3. 内囊膝部:对侧中枢性面舌瘫。 4. 内囊后支:对侧肢体偏瘫;对侧半身浅感觉障碍;偏盲和听觉障碍。 间脑病变 1.丘脑部: 1)丘脑上部:病变累及松果体出现性早熟和尿崩。常见松果体区肿瘤。 2)丘脑后部:累及外侧膝状体出现对侧同向偏盲,累及内侧膝状体引起听力减退。 3)丘脑:刺激性症状引起对侧半身丘脑痛,破坏性症状为对侧半身深浅感觉障碍,还可引起共济失调、舞蹈病、多动症和丘脑手。 2.丘脑底部累及Luys体致对侧投掷症。 3.丘脑下部:主要表现为内分泌和代谢障碍及自主神经功能紊乱。 4.与丘脑和下丘脑相关的综合征。 1)无动无语缄默症:下丘脑网状结构受损。 2)间脑癫痫:脑外伤、第三脑室肿瘤和丘脑肿瘤均可引起,表现为自主神经系统发作症状:面部潮红,大汗淋漓等。 脑干病变 1.中脑:眼肌麻痹、对侧偏瘫、肢体多动、昏迷、去脑僵直、四肢瘫。 2.脑桥:眼球凝视麻痹、对侧偏瘫、小脑共济失调、对侧半身感觉障碍、昏迷、双侧瞳孔针尖样缩小、四肢瘫。 3.延髓:舌下神经交叉瘫、交叉性感觉障碍和同侧小脑性共济失调、同侧球麻痹、同侧霍纳征和眩晕、眼球震颤。同侧舌瘫和对侧偏瘫、全身范围的伸肌持续紧张的强直性状态。延髓广泛性损害多表现为急性球麻痹和呼吸循环衰竭而死亡。 颅底病变 1.前颅窝:同侧视神经萎缩、对侧视神经乳头水肿伴同侧嗅觉丧失。 2.中颅窝: 1)视交叉综合症:双颞侧偏盲伴垂体内分泌紊乱,同时可伴有视神经萎缩和蝶鞍的改变。多为垂体腺瘤所致。 2)眶上裂和眶尖病变: (1)眶尖综合症:表现为视神经萎缩或水肿,上睑下垂,眼球固定,角膜反射消失,眼神经和上颌神经分布区感觉障碍。 (2)眶上裂综合征:除无神经变化外,余同上。 3)海绵窦综合征:眼球固定,瞳孔散大,角膜反射减弱,可合并突眼及眼静脉回流障碍。 4)岩部病变 (1)岩尖综合征:同侧三叉神经受累致面部疼痛或麻木,外展神经受累致眼球内斜、复视。常因乳突炎症扩散、鼻咽部及鼻窦肿瘤引起。 (2)三叉神经旁综合征:面部疼痛。颈动脉交感丛受累致同侧Horner征。 (3)蝶-岩综合征:同侧眼肌麻痹和三叉神经感觉障碍。 3.后颅窝 1)内耳道综合征:病变起自内耳道,同侧面神经外周性瘫痪,同侧位听神经受累引起耳鸣、耳聋、眼球震颤和平衡障碍。 2)角小脑角病变:三咽神经、舌下神经或外展神经受累症状。 3)颈静脉孔区:相应神经症状。 4)颅脊管综合征:枕大孔附近的病变常侵犯后颅窝和高位椎管两个间隔,先后累及小脑、延髓、后组脑神经和上段颈髓等结构。 小脑病变 1)小脑半球:同侧肢体共济失调,眼球震颤,辨距不良,轮替障碍。指鼻和跟膝胫试验阳性,同侧半身肌张力降低。 2)小脑蚓部:躯干性共济失调,小脑爆发性语言,少有肌张力降低和肢体异常。 3)齿状核:运动过多,肌阵挛。 4)小脑脚:小脑上脚病变引起同侧小脑共济失调,对侧红核病变引起不自主运动,头偏向病侧;小脑中脚病变出现额叶共济失调;小脑下脚损害引起同侧小脑性共济、平衡障碍,眼球震颤及书写障碍。
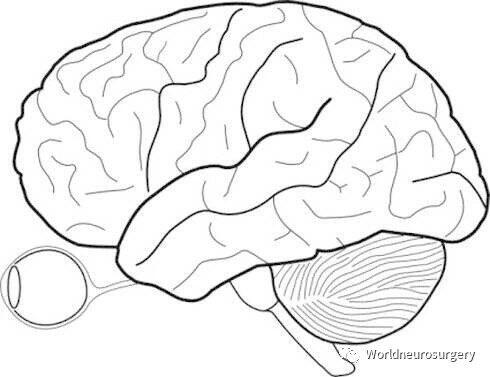 王峰 副主任医师 河北医科大学第二医院 神经外科1553人已读
王峰 副主任医师 河北医科大学第二医院 神经外科1553人已读 - 就诊指南 神经外科诊治疾病范围
一、颅脑外伤 ◆ 原发性颅脑损伤:头皮损伤、颅骨骨折、脑震荡、脑挫裂伤、脑干损伤、弥漫性轴索损伤、非火器性颅脑开放伤、火器性颅脑开放伤 ◆ 继发性颅脑损伤:外伤性颅内血肿 ◆ 颅脑火器伤:枪弹伤、爆震伤 ◆颅脑损伤合并症或后遗症:脑脊液漏、外伤性颈内动脉海绵窦漏、颅神经损伤、外伤性癫痫 ◆ 颅脑损伤后感染:头皮感染、颅骨骨髓炎、脑膜炎、脑室炎、脑脓肿 ◆ 其它合并症:外伤后低颅压综合征、外伤后颅内积气、外伤后脑脂肪栓塞 外伤后颈内动脉闭塞、外伤后脑积水、外伤后脑膨出、外伤性静脉窦血栓形成 ◆ 外伤后遗症:颅骨缺损 二、颅内肿瘤 ◆ 神经上皮性肿瘤:星形细胞肿瘤、胶质母细胞瘤、少枝胶质细胞瘤或间变(恶性)胶质细胞瘤、髓母细胞瘤 ◆ 脑膜瘤:一般部位脑膜瘤、颅底脑膜瘤、脑膜肉瘤、恶性脑膜瘤 ◆ 蝶鞍部肿瘤:垂体腺瘤、原发性空蝶鞍、视交叉部胶质瘤 ◆ 胚胎残余组织肿瘤:颅咽管瘤、表皮样囊肿、皮样囊肿、脊索瘤 ◆ 神经纤维肿瘤:听神经鞘瘤、三叉神经鞘瘤、其它颅神经肿瘤 ◆ 生殖细胞瘤:生殖细胞瘤、畸胎瘤、内胚窦瘤、绒毛膜上皮癌 ◆ 脑干占位病变 ◆ 其它颅内肿瘤:淋巴瘤、血管网状细胞瘤、颅内转移瘤、黑色素瘤 三、脑血管疾病 颅内动脉瘤 脑血管畸形 脑动静脉畸形 颈内动脉海绵窦瘘 烟雾病 脑缺血性疾病 短暂性脑缺血发作 脑动脉闭塞 脑梗塞 脑出血性疾病:高血压脑出血 自发性脑室内出血 脑肿瘤性出血 慢性扩张性脑内血肿 四、颅内感染性疾病 ◆ 颅内非特异性感染:化脓性脑膜炎、脑脓肿 ◆ 颅内特异性感染:脑结核瘤、霉菌性肉芽肿、脑蛛网膜炎 五、先天性脑发育畸形 Amold-Chiari畸形、胼胝体发育畸形、Dandy-Walker畸形、无脑畸形、颅内先天性蛛网膜囊肿 六、脑内寄生虫病 脑囊虫病、脑型肺吸虫、脑型血吸虫、脑包虫病 七、功能性疾病 ◆ 疼痛及微血管减压外科治疗:三叉神经痛、癌性疼痛、面肌痉挛 ◆ 癫痫的外科治疗: 颞叶癫痫、额叶癫痫、外伤后癫痫、脑手术后癫痫 ◆ 锥体外系疾病的治疗:帕金森病、扭转痉挛、痉挛性斜颈 ◆ 脑脊液循环障碍:成人脑积水、儿童脑积水、颅内静脉窦闭塞性颅高压 八、头皮好颅骨疾病 ◆ 头皮肿瘤 ◆ 颅骨肿瘤 ◆ 先天性颅骨疾病:寰枕部畸形、颅裂及脑膜脑膨出、狭颅症 九、功能康复 ◆ 认知和智能障碍:记忆力和注意力障碍、失认症、失用症 ◆ 语言功能障碍:运动性失语、感觉性失语、运动功能障碍 ◆ 脑外伤后综合征 ◆ 长期昏迷和植物生存的促醒 十、脊柱、脊髓疾病 表现为:颈肩痛、腰腿痛、四肢疼痛、麻木、无力、瘫痪、大小便失禁 ◆ 柱骨折和脊髓损伤:闭合性脊髓损伤、脊髓火器伤、脊髓刃器伤 ◆ 椎管内肿瘤:椎管神经鞘瘤、髓内肿瘤、椎管内转移性肿瘤、先天性椎管内肿瘤脊柱肿瘤 ◆ 脊柱脊髓先天性疾病:寰枕(Chiari)畸形、脊髓空洞、脊髓纵裂、脊膜脊髓膨出、脊髓栓系综合征、骶管囊肿 ◆ 脊柱结核、炎症 ◆ 脊柱退行性变:颈椎病、腰椎间盘突/膨出、黄韧带骨化、胸腰椎管狭窄、腰椎滑脱、不稳、脊柱侧弯
 王峰 副主任医师 河北医科大学第二医院 神经外科1899人已读
王峰 副主任医师 河北医科大学第二医院 神经外科1899人已读 - 医学科普 神经脊柱外科---神经外科的重要分支(转)
脊柱外科是外科学的一个重要分支,脊柱外科手术始于20世纪初,1905年,Cushing报道1例髓内肿瘤切除术。1909年,Openheim报道1例L5/S1椎间盘切除术。之后各种脊柱疾病手术治疗及各种入路方法相继报道,脊柱手术逐渐得以开展。早期由于影像学技术、手术技术的落后以及对脊柱稳定性认识不足,临床工作中诊断脊柱脊髓疾病准确性差,手术治疗效果不好,手术后经常出现脊髓损伤、脊柱畸形等并发症。直至1973年Hounsfield发明CT,这是脊柱外科发展史上的第一个重大的飞跃。1977年,MRI在神经领域的应用成为脊柱外科的第2次飞跃。可以说CT和MRI的出现给脊柱脊髓外科带来了里程碑式的发展。1983年Denis提出的“脊柱三柱理论”,成为指导脊柱外科的力学基础。在此理论基础上,随着工程学与材料学的发展和结合、手术器械的革新,新材料、新技术和新方法不断涌现并得以应用临床,Harringtong棒、“U”形椎体钢板、Luque棒、Ziele“L”形椎体钢板、颈椎钢板、Cagetechnology、经椎弓根螺钉、经后关节螺钉、CD系统、人工椎间盘等都得到广泛推广及应用,脊柱外科取得了快速的发展。 近10余年来,脊柱脊髓外科的发展可谓日新月异,发展速度之快令人惊叹。在很多人的概念中,硬脊膜外的病变属于骨科治疗范畴,硬脊膜内的病变归属神经外科。其实脊柱外科属于典型的交叉学科,既包含脊柱骨性结构、也包含脊髓中枢神经和脊神经结构。由于神经外科在我国起步较晚,过去脊柱外科疾病的治疗基本上都是由骨科医生承担,虽然建国之初就有神经外科前辈开始了脊柱手术,但其中所占的比例很少,并且手术主要集中在椎管内肿瘤的切除。其中主要的原因是,神经外科医生更多关注于脊髓、神经的保护,对脊柱的稳定性方面考虑的较少,或者说对脊柱生物力学结构和内固定技术了解甚少。过去多为简单的咬除椎板,甚至是咬除多个节段的椎板,多年后发现很多此类患者出现了脊柱畸形。所以忽视脊柱稳定性成为过去神经外科医生在脊柱脊髓手术方面最大的问题。神经外科医生开始反思,开始站在全面、整体的角度认识脊柱脊髓疾病,开始学习脊柱固定方面的新技术新理论。 在欧美国家,脊柱疾病多归属神经外科,神经外科医生致力于脊柱外科这一领域,脊柱脊髓疾病的手术量在许多大的神经外科中心,占总手术量的30%-40%以上,有的甚至占到60%-80%,脊柱外科的发展历史中不乏神经外科医生的身影,Cloward、Goel、Bryan、Laheri等神经外科医生在脊柱固定材料的发展中做出了巨大的贡献。2000年美国神经外科医师协会杂志J Neurosurgery,正式出版脊柱分册J Neurosurgery:Spine。 十多年前台湾地区与我们现在的情形类似,脊柱外科基本归骨科治疗范畴,但经过神经外科医生的共同努力,现在除脊柱畸形外,脊柱脊髓肿瘤、椎间盘突出、脊柱脊髓损伤等手术几乎均由神经外科医生承担,并且成立了“神经脊椎外科医学会”。我国脊柱手术由骨科医生承担的现状,是因为我国神经外科起步较晚,长期以来神经外科医生一直致力于脑部手术向世界发达国家学习和追赶,无暇顾及脊柱手术。随着我国神经外科水平的快速提高,国内部分大的神经外科单位的医疗水平已经与国际神经外科接轨,神经外科医生也逐渐意识到脊柱手术这一缺憾,并开始重视脊髓脊柱疾病的研究与治疗,致力于弥补这一历史遗留的缺憾。神经外科医师协会已经成立脊柱神经外科分会,这必将极大鼓舞神经外科医生从事脊柱外科的热情,最终对脊柱神经外科的发展起到积极的推进作用。 脊柱与脊髓密不可分、相依存在的,如同颅骨与脑的关系一样。脑和脊髓都属于中枢神经系统,颅骨做为脑的支撑结构,属于神经外科的诊治范畴。而脊柱做为脊髓的支撑结构,也应属于神经外科的重要分支。神经外科医生对神经解剖和神经生理更为熟悉,更加重视神经组织的保护;特别是显微技术在神经外科的广泛使用,使得神经外科医生的手术操作更加精细,手术的安全性更高。因此,在欧美国家脊柱脊髓手术大部分由神经外科医生承担。美国神经外科医师协会对神经外科的定义为:诊断及治疗中枢、周围及自主神经系统及其支撑结构的医学。中国神经外科学会也明确指出,脊柱脊髓疾病的诊断与治疗属神经外科职业范畴。这为神经外科医生开展脊柱手术奠定了基础。 脊柱外科手术主要包括:1、脊柱退行性疾病,如颈椎病、腰椎间盘突出等,这些最为常见疾病占各种脊柱手术的80%以上;2、脊柱外伤;3、脊柱肿瘤;4、脊柱畸形。除脊柱畸形手术外,其他脊柱外科手术可概括为两个方面,即减压与固定。有报告指出,减压不彻底是颈椎病手术疗效欠佳的主要原因,高颈段手术造成的严重并发症、甚至死亡也多与手术操作有关,而神经外科医生正是在这一方面可以通过显微操作技术充分发挥自己的特长。 神经外科与骨科在脊柱手术方面各具所长,神经外科医生擅长对脊髓、神经的保护,而骨科医生更擅长脊柱的稳定。脊柱神经外科必须将两者完美结合,站在整体的角度来分析和治疗。从事脊柱神经外科必须经过正规的专业训练,而神经外科医生从脊髓髓内的显微手术过渡到椎间盘手术,与骨科医生从椎间盘手术过渡到脊髓显微手术,两者难易程度显然是不同的。神经外科医生拥有显微外科技术,加上培训背景的不同,对脊髓神经的解剖、生理等有更深入的理解,在处理脊髓及神经减压方面,神经外科医生有着独特的优势。脊柱稳定性方面似乎是神经外科的弱项,实际上神经外科医生不仅可以通过内固定器械维护及恢复脊柱的稳定,还可以通过显微外科技术,减小椎管开窗范围,降低脊柱的手术创伤,从而最大程度的减少对脊柱稳定性的影响。 勿用讳言,脊柱外科属于交叉学科,神经外科与骨科各有所长,两科之间不应该是孤立、竞争甚至是对立的关系,而应该相互学习、取长补短、相互促进、和谐发展。对于神经外科医生而言,采取积极的态度开展脊柱外科工作,虚心向骨科医生学习脊柱固定技术,务必经过严格的脊柱内固定技术培训,切勿盲目自大、急功近利。我国神经外科医生应该本着“一切为了病人出发”的思想,和骨科医生互相学习,贯彻科学的微创理念,充分发挥神经外科显微技术优势,积极推动我国脊柱神经外科的发展,最终为广大患者带来更多的帮助。
王峰 副主任医师 河北医科大学第二医院 神经外科1493人已读





